![]()
La Parodontologia è una branca dell’Odontoiatria che studia e cura le malattie delle gengive e dei tessuti di sostegno del dente.
Capiamo in maniera semplice cosa è la Parodontite, (Piorrea):
tutto quello che dovete sapere
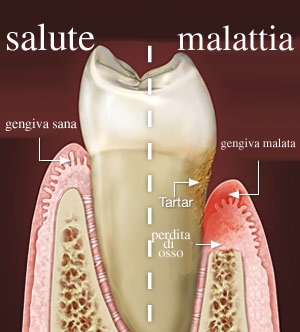
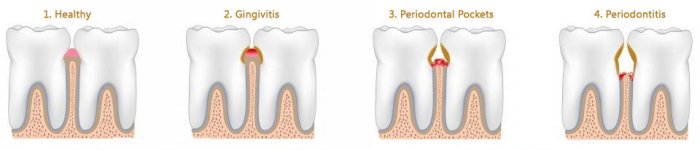
La Parodontite o Piorrea
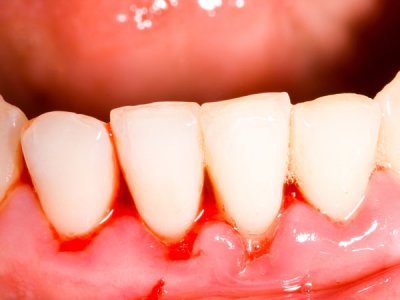
I sintomi della malattia parodontale
Inizialmente si manifesta con arrossamento e sanguinamento spontaneo (o allo spazzolamento) delle gengive; di norma non crea disturbi e quindi può progredire e aggravarsi in maniera silente.
Le cause della parodontite
Le cure della Parodontite
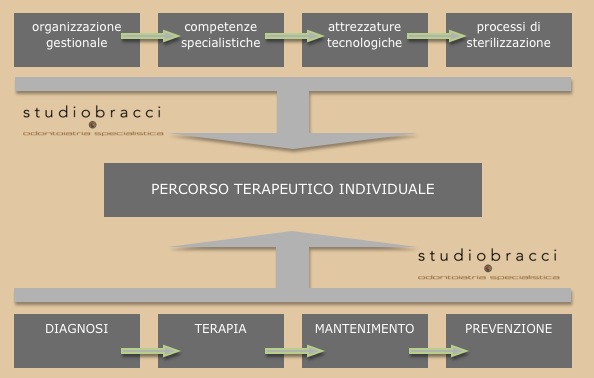
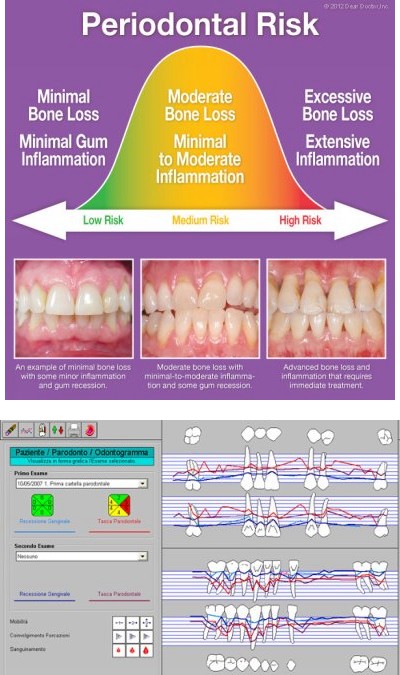
Il percorso terapeutico

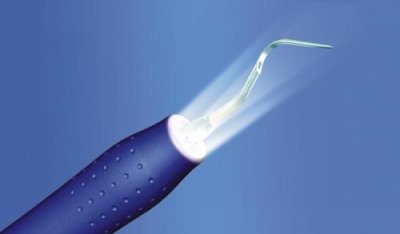
La terapia causale
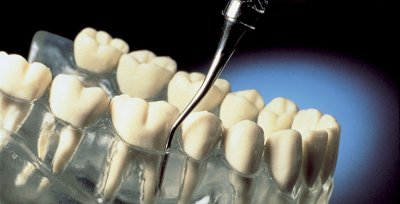
La terapia chirurgica

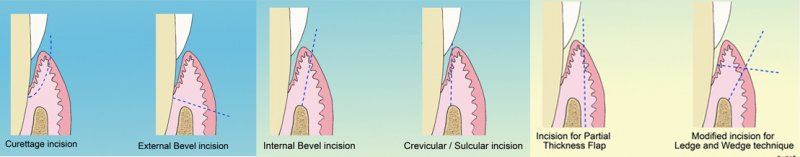
Le terapie complementari


La terapia di supporto (mantenimento)
Parodontologia e lavoro di EQUIPE
Il ruolo del Parodontologo

Il ruolo dell’Igienista Dentale

Il ruolo dell’Assistente alla prevenzione
La prevenzione della malattia parodontale


Le domande frequenti

- La piorrea è una malattia incurabile?
- Si può curare la piorrea esclusivamente con le terapie complementari?
- La malattia paodontale (piorrea) può ritornare?
- La terapia chirurgica è dolorosa?
- La malattia parodontale può colpire anche i bambini?
- La piorrea è pericolosa?
- Il fumo nuoce alle gengive e ai denti?
- La menopausa può influire sulla salute gengivale?
Curriculum Dr. Stefano Chieffi
Ciascuna di queste terapie è affidata a singoli dentisti esperti nelle varie branche odontoiatriche, al fine di garantire risultati costanti, prevedibili e duraturi nel tempo.